Занятие 1, 2. Определение, причины возникновения, степени тяжести и признаки синдрома длительного сдавливания. Периоды компрессии: ранний, промежуточный, поздний. Зависимость тяжести синдрома от времени и локализации компрессии (грудь, живот, таз, кисть, предплечье, стопа, голень, бедро). Особенности проявления синдрома длительного сдавливания у детей. Тактика высвобождения сдавленной конечности. Бинтование, иммобилизация и охлаждение сдавленной конечности с использованием табельных и подручных средств. Согревание пострадавшего. Порядок медицинской эвакуации пострадавшего. Помощь при сдавливании конечности, освобождение от которой невозможно. Вынужденная ампутация конечностей.
Синдром сдавления или травматический токсикоз – заболевание, возникающее в результате длительного, а иногда и кратковременного обширного сдавливания одного или нескольких крупных сегментов конечностей, имеющих выраженный массив (голень, бедро, ягодичная область).
Синдромом длительного сдавления (СДС) называют реакцию организма на эндотоксикоз, развившийся в результате ишемического поражения тканей вследствие их механического сдавления.
Причины ишемических поражений тканей
Основой патологических изменений при СДС является недостаточность кровообращения тканей, приводящая к их гипоксии, нарушению функции и гибели (некрозу).
Длительность гипоксии тканей не должна превышать период, по истечении которого при восстановлении адекватного кровоснабжения еще возможно сохранение их жизнеспособности. Продолжительность этого периода можно увеличить за счет снижения потребностей тканей в кислороде (например, при их охлаждении) или уменьшить при повышении этих потребностей (интенсивная мышечная работа).
Ткани имеют разную устойчивость к гипоксии – от нескольких минут (головной мозг, сердечная мышца) до нескольких часов (скелетные мышцы, кожа).
Масштабы ишемии могут быть разными и затрагивать весь организм, отдельные жизненно важные органы (головной мозг, сердце, почки) или иметь локальный характер при поражении органов и тканей, не имеющих жизненно важного значения (например, конечностей). В то же время даже локальная гипоксия может приводить как к местным, так и к общим осложнениям. Местные осложнения (некроз) приводят к локальной дисфункции. Общие осложнения связаны с цитолизом, высвобождением токсических продуктов и их поступлением в организм из очага ишемии (ишемический токсикоз), что может представлять непосредственную угрозу жизни.
Существует множество причин, способных вызвать необратимые ишемические нарушения в тканях. Среди них можно выделить те, которые наиболее характерны именно для условий ЧС:
- компрессионная травма, возникшая вследствие внешнего сдавления тканей (собственно синдром длительного сдавления);
- ранение магистрального сосуда с длительным нарушением кровотока в дистальных отделах;
- длительное нахождение кровоостанавливающего жгута на конечности с превышением максимально допустимого времени (турникетная травма);
- длительная неподвижность в неестественной позе с нарушением кровоснабжения (синдром позиционного сдавления);
- сдавление мышц конечности в неповрежденных фасциальных футлярах на фоне выраженного отека с нарушением их кровоснабжения (компартмент-синдром).
Сдавления конечностей возникают в мирной и военной обстановке при обвалах, автокатастрофах, крушениях поездов, землетрясениях, разрушениях зданий.
Наиболее часто СДС возникает в результате попадания пострадавших под завалы. При этом в локализации повреждений преобладает, как правило, сдавление конечностей (60 % всех случаев СДС развивается при поражении нижних конечностей и 20 % — верхних). Опыт ликвидации последствий ЧС последних 20 лет показал, что чаще всего СДС встречается при землетрясениях, когда доля таких пострадавших составляет до 30-33 % от их общего числа.
Вследствие длительного сдавления происходит нарушение кровообращения в тканях, доставки к ним питательных веществ и кислорода. В результате этого возникает омертвение тканей с выделением в организм ядовитых продуктов их жизнедеятельности (аутотоксинов). Сразу же после освобождения конечности от сдавления в кровь может поступить значительное количество токсинов. Состояние пострадавших при этом заметно ухудшается, вплоть до нарушения сердечной деятельности и дыхания. Особенно губительно действие ядовитых продуктов на нервную систему, почки и печень. Из-за нарушения функции почек выделение мочи резко уменьшается и далее прекращается. В тяжёлых случаях смерть может наступить в ближайшие 2-4 дня от нарушения функции почек, печени, сердечно-сосудистой системы.
В ближайшие часы после освобождения развивается отёк повреждённого сегмента конечности. Ткани становятся плотными на ощупь. Бледность кожи в последующем сменяется багрово-синей окраской с очагами мелких кровоизлияний. Появляются пузырьки со светлым или кровянистым содержимым. Кожа холодная, болевая чувствительность снижена. Пульсация артерий на периферических отделах конечности ослаблена или не определяется.
Патогенез синдрома длительного сдавления
В компрессионной травме следует различать раздавливание и сдавление тканей. При воздействии большого груза может наступить механическое разрушение (размозжение, раздавливание) как мягких тканей, так и костей. Такая механическая травма приводит прежде всего к развитию шока, чем и будет обусловлена ее тяжесть.
Хотя оставшиеся неповрежденными ткани при этом подвергнутся ишемии, ведущим фактором будет являться все же механическая травма. Это синдром длительного раздавливания.
При воздействии меньших грузов на первый план выходят не механические повреждения, а вызванная сдавлением тканей ишемия, степень которой зависит в том числе и от времени компрессии. Безусловно, механические повреждения при сдавлении тканей также могут иметь место и оказывать влияние на тяжесть состояния пострадавшего.
Однако если иметь в виду специфику патогенетических изменений, особенности клинической картины и лечебной тактики, в таких случаях следует предпочесть термин «синдром длительного сдавления». При развитии местной ишемии первыми страдают мышцы; более устойчивы к гипоксии кожа и подкожная клетчатка. В клиническом течении острой ишемической травмы различают два периода: ишемии и реперфузии.
Период ишемии характеризуется прекращением (или значительным уменьшением) локального кровотока, развитием тканевой гипоксии. Наибольшее патогенетическое значение в периоде ишемии имеют болевой фактор (механическая травма, ишемические нарастающие боли) и психоэмоциональный стресс.
Развивается шокоподобное состояние с падением уровня АД, централизацией кровообращения, развитием дефицита объема циркулирующей крови (ОЦК). Спустя 3,5-4 ч наступает колликвационный некроз ишемизированных мышц, в тканях накапливаются токсические продукты миолиза (миоглобин, креатинин, ионы калия и кальция, лизосомальные ферменты и др.).
Чем дольше длится ишемия и больше масса пораженных тканей, тем больше высвобождается токсических веществ. В то же время воздействие этих эндотоксинов не проявляется до тех пор, пока они не поступят в общий кровоток, т.е. до восстановления перфузии ишемизированного сегмента. Непосредственной опасности для жизни период ишемии не представляет; нарушения системного кровотока носят, как правило, обратимый характер. Однако от продолжительности первого периода ишемической травмы во многом зависят тяжесть следующего периода и окончательный прогноз. Период реперфузии характеризуется восстановлением циркуляции крови и лимфы. С одной стороны, восстановление перфузии благоприятно для ишемизированных тканей и позволяет прекратить воздействие травмирующего фактора (ишемии) и уменьшить гипоксию.
С другой стороны, чем быстрее и полноценнее восстановлена перфузия, тем активнее образовавшиеся в течение периода ишемии токсические вещества поступают в общий кровоток, вызывая опасный для жизни эндогенный токсикоз. Очень важна скорость «вымывания» токсинов из пораженного сегмента. При сравнительно небольшой скорости их поступления в общий кровоток токсическое воздействие менее выражено благодаря включению детоксикационных механизмов, адаптационных реакций организма. Однако, как правило, кровоток восстанавливается быстро (устранение внешнего сдавливающего фактора, восстановление проходимости магистрального сосуда), и происходит так называемый «залповый» выброс токсинов, что наименее благоприятно.
Тяжесть эндогенной интоксикации зависит от массы пораженных тканей, времени и степени ишемии.
Масса тканей.
Оценивая тяжесть поражения при СДС, обычно говорят не о массе, а о площади сдавления. Это связано с тем, что без специальных таблиц процентное отношение массы тканей того или иного сегмента рассчитать трудно, а площадь можно определить быстро (правила девяток и ладони). На самом деле, говоря о площади сдавления, подразумевают, что чем больше площадь, тем больше и масса тканей, подвергшихся ишемии.
Время ишемии.
Даже при полной ишемии необратимые изменения наступают не ранее 3,5—4,0 ч. Это время считают «пороговым», после превышения которого обязательно возникает эндогенная интоксикация вследствие ишемического распада клеток.
Степень ишемии.
Если кровоток прекращен не полностью и кровообращение частично сохранено, то «пороговое» время наступления необратимых ишемических изменений может увеличиваться в несколько раз, достигая 12 ч и более.
После восстановления кровотока в периоде реперфузии быстро развивается отек тканей. В своей основе он имеет рациональный биологический смысл — уменьшение активности перфузии тканей пораженного сегмента, своеобразная самоизоляция токсического очага. В то же время рациональная адаптивная реакция вскоре переходит в патологическую, принося больше вреда, чем пользы, и еще больше усугубляя патологические изменения. При быстро нарастающем отеке мышцы сами себя сдавливают в неповрежденных фасциальных футлярах, не обладающих способностью к растяжению (компартмент-синдром, 8 туннельный синдром). Развивается вторичная ишемия, вызванная отеком, и ишемизированные ткани продолжают погибать.
Неэффективность системной гемодинамики сосудистого генеза, вызванная эндогенной интоксикацией, а также непосредственное воздействие поступающих в кровоток продуктов цитолиза приводят к многочисленным как функциональным, так и морфологическим нарушениям, которые можно определить как полиорганную патологию, ведущее место (как по срокам возникновения, так и по показателям летальности) при которой занимает острая почечная недостаточность.
Клиническое течение длительного сдавления
В клиническом течении периода реперфузии можно выделить три стадии
Ранняя стадия (эндогенной интоксикации) длится 1-2 сут. До восстановления кровотока состояние пострадавшего может быть относительно удовлетворительным, однако затем оно начинает ухудшаться. Пострадавший, вначале возбужденный, пребывающий в состоянии эйфории, становится вялым при сохраненном сознании. Расстройства гемодинамики усугубляются за счет нарастающей интоксикации (токсический шок), АД падает. Усиливается болевая импульсация, сдавленная конечность становится цианотичной, отек приобретает деревянистую плотность (не удается даже сформировать вмятину при надавливании на кожу) и распространяется за пределы сдавленного участка, на коже появляются пузыри с серозным или серозно-геморрагическим содержимым. Активные движения в суставах конечности затруднены, пассивные — болезненны. Нарушены все виды кожной чувствительности. Быстрое поступление в кровоток продуктов цитолиза приводит к выраженной гиперкатехолемии и гиперкалиемии с нарушениями сердечной деятельности. Эндотоксикоз нарастает, но еще не достиг максимума, работают детоксикационные механизмы, однако они быстро истощаются. В почках развивается сосудистый стаз и тромбоз как в корковом, так и в мозговом веществе. Просвет канальцев заполняется продуктами распада клеток вследствие токсического нефроза. Миоглобин в кислой среде переходит в нерастворимый солянокислый гематин, который вместе со слущенным эпителием закупоривает почечные канальцы и приводит к нарастающей почечной недостаточности. На ранней стадии периода реперфузии, несмотря на нарушение почечной функции (снижается диурез, моча приобретает лаково-красную окраску, в ней определяются высокое содержание белка, гематин, цилиндры, кровяной детрит, миоглобин), диурез еще поддается стимуляции, почки еще функционируют.
Основной угрозой жизни на стадии эндогенной интоксикации является нестабильная гемодинамика.
При стабилизации гемодинамики может наступить «светлый промежуток» с временным субъективным улучшением самочувствия без изменений показателей крови, диуреза и состава мочи.
Промежуточная стадия (острой почечной недостаточности) длится от 3–4 сут до 3–5 недель. Развивается полиорганная патология при относительно стабильных показателях гемодинамики. К 4–6-м суткам начинается отторжение некротизированных тканей с развитием раневой инфекции. В условиях истощения адаптационных возможностей организма, угнетения иммунного фона раневой процесс протекает очень тяжело с тенденцией к генерализации инфекции, развитию сепсиса. Большой массив некротических тканей является благоприятной средой для развития анаэробной инфекции. На 5–7-е сутки присоединяется легочная недостаточность на фоне пневмонии, интерстициального отека легких. В желудке и кишечнике возможно появление стрессовых язв. 10 Острая почечная недостаточность продолжает нарастать, стимуляция диуреза уже неэффективна. Развивается олигоанурия, моча становится темно-бурого цвета (признак миоглобинурии).
Основной угрозой жизни на промежуточной стадии является острая почечная недостаточность.
При уже развившейся на фоне ишемической травмы острой почечной недостаточности летальность достигает 25–30%, что является одним из самых высоких показателей в хирургии. В дальнейшем на фоне развивающейся полиорганной патологии, присоединения печеночной недостаточности развивается уремический синдром с гиперазотемией. Уровень мочевины может повышаться до 25 ммоль/л и более, креатинина — до 0,4-0,7 ммоль/л. Некоторые исследователи выделяют это состояние в отдельную стадию — азотемической интоксикации.
Стадия реконвалесценции начинается с непродолжительной полиурии, что свидетельствует о разрешении острой почечной недостаточности. Постепенно восстанавливается гомеостаз. Однако признаки полиорганной патологии могут сохраняться в течение нескольких лет, а то и всей жизни. В результате обширных гнойно-некротических изменений мягких тканей с поражением сосудов и нервов полностью восстановить функцию пораженной конечности практически никогда не удается. Требуется длительное ортопедическое и реабилитационное лечение по поводу остеомиелитов, контрактур, невритов и др.
Определение степени тяжести ишемической травмы
Тяжесть ишемической травмы зависит, прежде всего, от массы пораженных тканей и длительности ишемии. Ишемия небольшого сегмента (например, кисти) может привести к тяжелейшим местным нарушениям, но не представляет существенной опасности в плане развития описанных ранее общих токсических осложнений.
Небольшое время даже полной ишемии конечности (менее 2 ч) не приводит к необратимым изменениям, а также не может вызвать эндогенную интоксикацию. Считают, что ишемический токсикоз возможен при ишемии массы тканей, превышающей 1000 г (приблизительная масса мягких тканей кисти вместе с предплечьем), в течение не менее 3–4 ч.
Следует отметить, что при кратковременной компрессии тканей со значительной силой (падение тяжелого предмета, сдавление прессом) происходит их раздавливание (размозжение), и на первый план выходят не ишемические нарушения, а механические повреждения. Интоксикация при этом может развиться не за счет длительной ишемии тканей, а за счет их механического разрушения, а также присоединения раневой инфекции.
Таким образом, тяжесть состояния пострадавшего при ишемической травме оценивают по массе ишемизированных тканей, времени ишемии, а также наличию сопутствующих механических повреждений. В полной мере определить степень тяжести ишемической травмы конечностей можно только в условиях специализированного стационара в ходе динамического наблюдения с привлечением дополнительных (функциональных, лабораторных) методов обследования.
В то же время очень важно еще в догоспитальном периоде на основании быстро и легко определяемых признаков оценить тяжесть поражения. Исходя из этой задачи, при прогностической оценке, основанной на таких признаках как площадь и время ишемии, выделяют четыре степени тяжести ишемической травмы.
Легкая степень – ишемия небольшого сегмента конечности (голень, плечо, предплечье) в течение 3–4 ч. Непосредственная угроза жизни отсутствует, ишемический токсикоз, как правило, не развивается.
Средняя степень – ишемия одной-двух конечностей в течение 4 ч. Развивается ишемический токсикоз, имеется угроза острой почечной 12 недостаточности; излечение без оказания специализированной медицинской помощи невозможно.
Тяжелая степень – ишемия одной-двух конечностей в течение 7–8 ч. Возникают выраженный ишемический токсикоз, угрожающие расстройства гемодинамики. Острая почечная недостаточность развивается у всех пострадавших, которые нуждаются в проведении интенсивной терапии и активной детоксикации в условиях специализированного стационара. Крайне тяжелая степень – полная ишемия обеих нижних конечностей свыше 8 ч. Смерть, как правило, наступает на фоне грубых нарушений гемодинамики; острая почечная недостаточность просто не успевает развиться. Реанимационные мероприятия, направленные на восстановление гемодинамики, часто не приводят к желаемому эффекту.
Принципиально важно, что при ишемическом поражении конечности не только успешное лечение, но и спасение жизни пострадавшего возможны лишь в условиях специализированного стационара. Поэтому главной задачей всех видов медицинской помощи является обеспечение как можно более быстрой эвакуации в такой стационар.
В то же время реальные условия ЧС не всегда позволяют осуществить такую эвакуацию, в связи с чем пострадавшие иногда задерживаются на достаточно длительное время в очаге поражения или в непосредственном приближении к нему при отсутствии возможности получить в этот срок исчерпывающую медицинскую помощь в специализированном стационаре.
При оказании медицинской помощи в таких ситуациях особенно важно выбрать наиболее рациональную и эффективную тактику, способную повысить шансы пострадавших на сохранение жизни и здоровья.
Рассматривая алгоритмы действий по оказанию помощи пострадавшим с СДС в очаге поражения, следует выделить два временных интервала: Эвакуация возможна в течение нескольких часов. Эвакуация возможна в сроки 2–3 суток. Эвакуация возможна в сроки позже 3-х суток.
Оказание медицинской помощи при возможности эвакуация в течение нескольких часов
При продолжающейся компрессии тканей или сразу после освобождения от пресса у пострадавшего, как правило, развиваются нарушения, характерные для периода ишемии и первой (начальной) стадии периода реперфузии. В это время пострадавшему оказывают в зависимости от ситуации первую, первичную доврачебную или первичную врачебную медико-санитарную помощь. Поскольку основной угрозой для жизни являются шокогенные реакции с нарушением гемодинамики, необходимо провести весь комплекс противошоковых мероприятий с учетом, однако, специфики ишемической травмы.
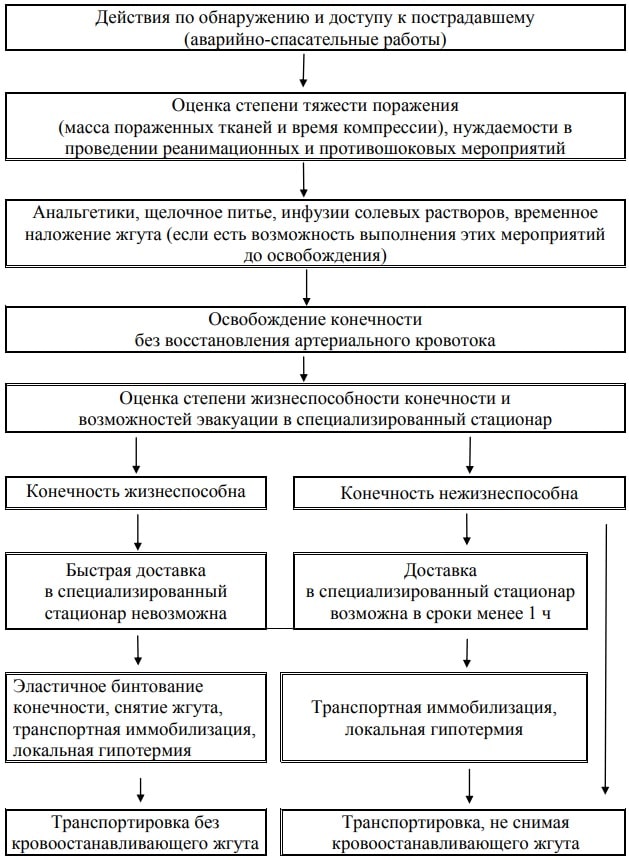
Алгоритм оказания медицинской помощи пострадавшим с компрессионной ишемической травмой конечностей в очаге катастрофы
Обезболивающая и инфузионная терапия.
Введение анальгетиков (всем пострадавшим), вазопрессоров и кардиотоников (при критическом падении АД), седативных препаратов (при наличии возбуждения), начало инфузионной терапии (солевые и низкомолекулярные коллоидные растворы) и щелочное питье, должны быть выполнены как можно раньше, иногда (если есть такая возможность) до восстановления периферического кровотока и освобождения конечности (если это связано с протяженным во времени извлечением пострадавшего из завала при проведении аварийноспасательных работ). После извлечения пострадавшего из завала инфузионную терапию следует продолжить, преследуя две основные цели: компенсацию гиповолемических расстройств, развивающихся на фоне быстро нарастающего эндотоксикоза и перераспределительного шока, и достижение гемодилюции, способствующей снижению концентрации эндотоксинов в крови. Большое значение, особенно в первые сутки (до наступления острой почечной недостаточности), имеет стимуляция диуреза для выведения части токсинов с мочой.
Паранефральная блокада, как считают, улучшает микро-циркуляцию и помогает почкам лучше противостоять токсической агрессии. Однако степень ее эффективности при СДС до сих пор доказательно не определена, а выполнение такой блокады в очаге ЧС может привести к большой потере времени, а также инфекционным осложнениям. Поэтому при возможности быстрой эвакуации от такой блокады лучше воздержаться.
Устранение травмирующего фактора (т.е. ишемии) заключается в восстановлении кровотока. При проведении спасательных работ это возможно лишь в том случае, когда ишемия вызвана внешней компрессией. При устранении внешней компрессии важно попытаться избежать «залпового» выброса токсинов в общий кровоток. Для этого у основания конечности накладывают кровоостанавливающий резиновый жгут. Затем освобождают конечность от сдавления. Кровоток не восстанавливается изза наложенного жгута, что дает время для выполнения главной манипуляции — бинтования конечности эластичным бинтом (предотвращая венозный сброс по поверхностным венам), причем бинтование следует проводить от проксимального к дистальному отделу конечности. При наличии ран или ссадин до наложения эластичного бинта их укрывают защитной повязкой. Потом жгут медленно распускают, восстанавливая кровоток. Если до освобождения конечности не удалось наложить жгут, все равно необходимо выполнить эластичное бинтование.
После освобождения конечности из завала проводят оценку степени жизнеспособности конечности на основании таких признаков как наличие или отсутствие движений в суставах конечности и чувствительности.
Выделяют следующие виды ишемии:
- компенсированная (сохранены движения, тактильная и болевая чувствительность) — конечность жизнеспособна, угроза массивных некрозов отсутствует;
- декомпенсированная (утрачены активные движения, снижена или утрачена тактильная и болевая чувствительность) — конечность условно жизнеспособна, для ее спасения необходимо экстренно восстановить адекватный кровоток;
- необратимая (утрачены даже пассивные движения, наступило трупное окоченение мышц) — конечность нежизнеспособна, ее сохранение невозможно, единственно возможная дальнейшая тактика — ее ранняя ампутация.
Определив, что ишемия необратима, необходимо оставить или вновь наложить кровоостанавливающий жгут на конечность и транспортировать пострадавшего в стационар с наложенным жгутом. Цель — максимально изолировать заведомо нежизнеспособный сегмент как источник интоксикации до того времени, пока не будет выполнена ампутация. Существует еще одна ситуация, в которой допустимо транспортировать пострадавшего с наложенным кровоостанавливающим жгутом. Это – сроки полной ишемии сдавленного сегмента не более 4–5 ч в сочетании с возможностью доставки пострадавшего в специализированный стационар в течение одного часа. В таком случае можно рассчитывать на проведение в стационаре регионарной детоксикации, когда после снятия жгута кровь из пораженного сегмента поступает в общий кровоток через специальные сорбенты. Но следует помнить о предельно допустимых сроках полной ишемии тканей, которые ни в каком случае не должны превысить 6 ч.
Повышение устойчивости тканей к гипоксии.
Для повышения устойчивости тканей к гипоксии используют локальную гипотермию (лед, гипотермические пакеты, спасательное покрывало). Кроме того, холод уменьшает интенсивность микроциркуляции, что также препятствует быстрому поступлению токсинов в кровяное русло. Однако при охлаждении конечности следует помнить об опасности отморожений, так как при 16 ишемической травме чувствительность кожи (в том числе температурная) снижена.
Транспортная иммобилизация абсолютно необходима даже при отсутствии признаков механических повреждений: максимальный покой способствует выживанию тканей, подвергшихся ишемической травме. Целесообразно использовать пневматические шины, выполняющие еще и функцию тугой эластичной повязки. При их отсутствии используют другие известные приемы иммобилизации с помощью подручных или табельных средств. Следует, однако, помнить о том, что жизнеспособность мягких тканей на фоне СДС существенно снижена, что значительно увеличивает опасность развития пролежней в местах контакта жесткой шины с тканями. Поэтому особое внимание следует уделять моделированию шин и использованию мягких прокладок.
Ампутация конечности в очаге.
Если не удается своевременно освободить конечность из завала, а каждый лишний час уменьшает шансы пострадавшего на выживание, в отдельных исключительных случаях допустимо выполнить гильотинную ампутацию, не высвобождая конечность. Эту операцию, относящуюся уже к компетенции экстренной специализированной медицинской помощи, проводят строго по жизненным показаниям с участием хирурга-травматолога, а также анестезиолога, обеспечивающего адекватное обезболивание.
Время, прошедшее с момента начала развития ишемии до начала оказания исчерпывающей медицинской помощи, является одним из важнейших факторов, влияющих на прогноз. Ишемическая травма в большинстве случаев представляет серьезную угрозу жизни, а исчерпывающая медицинская помощь может быть оказана лишь в специализированном стационаре.
Поэтому чем раньше пострадавший будет туда доставлен, тем больше у него шансов на выживание. Никакие лечебные или диагностические манипуляции не должны являться причиной задержки транспортировки пострадавшего в специализированный стационар. Алгоритм действий в очаге катастрофы по оказанию медицинской помощи пострадавшим с ишемической травмой конечности, вызванной внешней компрессией, показан на рисунке. Этот алгоритм рассчитан на то, что эвакуация возможна в течение первых суток.
Оказание медицинской помощи в случаях задержки эвакуации на 2-3 суток и Оказание медицинской помощи в случаях задержки эвакуации на срок более 3 суток в методических рекомендациях.
Последовательность оказания первой помощи на месте
1. Перед освобождением конечности от сдавления накладывают жгут выше места сдавления.
2. После освобождения от сдавления, не снимая жгута, бинтуют конечность от основания пальцев до жгута и только после этого осторожно снимают жгут.
3. Внутримышечно вводят обезболивающее средство.
4. Обеспечивают согревание пострадавшего (укутывают в одеяло, дают теплое питье).
5. При наличии ранений накладывают асептическую повязку, при наличии костных повреждений производят иммобилизацию (обездвиживание) конечности шинами.
6. Срочно эвакуируют пострадавшего в лечебное учреждение (на носилках).
7. При задержке госпитализации конечности придают возвышенное положение, укладывая её на подушку. Ранее наложенный бинт разбинтовывают и обкладывают конечность льдом. Дают обильное питьё (лучше минеральную воду), контролируя количество выделяемой мочи.
После освобождения пострадавшего из-под завала степень тяжести, опасность и исход зависят от продолжительности сдавливания конечности:
- до 4 часов – лёгкая степень тяжести;
- до 6 часов – средняя;
- до 8 часов и более – крайне тяжелая.