Понятие о клинической и биологической смерти
Биологи́ческая смерть (или истинная смерть) представляет собой необратимое прекращение физиологических процессов в клетках и тканях. Под необратимым прекращением обычно понимается “необратимое в рамках современных медицинских технологий” прекращение процессов. Со временем меняются возможности медицины по реанимации умерших пациентов, вследствие чего, граница смерти отодвигается в будущее. С точки зрения учёных – сторонников крионики и наномедицины, большинство умирающих сейчас людей могут быть в будущем оживлены, если сейчас сохранить структуру их мозга.
Биологическая смерть субъекта не означает одномоментную биологическую смерть тканей и органов, составляющих его организм. Время до смерти тканей, составляющих тело человека, в основном определяется их способностью выживать в условиях гипоксии и аноксии. У разных тканей и органов эта способность различна. Наиболее короткое время жизни в условиях аноксии наблюдается у ткани головного мозга, если быть более точным, у коры головного мозга и подкорковых структур. Стволовые отделы и спинной мозг имеют большую сопротивляемость, вернее устойчивость к аноксии. Другие ткани тела человека обладают этим свойством в более выраженной степени. Так, сердце сохраняет свою жизнеспособность в течение 1.5-2 часов после наступления, по современным представлениям, биологической смерти. Почки, печень и некоторые другие органы сохраняют жизнеспособность до 3-4 часов. Мышечная ткань, кожа и некоторые другие ткани вполне могут быть жизнеспособными в сроки до 5-6 часов после наступления биологической смерти. Костная ткань, являясь самой инертной тканью организма человека, сохраняет свои жизненные силы до нескольких суток. С явлением переживаемости органов и тканей тела человека связана возможность трансплантации их и чем в более ранние сроки после наступления биологической смерти изымаются органы для трансплантации, тем более жизнеспособными они являются, тем больше вероятность их успешного дальнейшего функционирования в новом организме.
Клини́ческая смерть — это последний этап умирания. По определению академика В.А.Неговского — «клиническая смерть уже не является жизнью, но ещё не является смертью. Это возникновение нового качества — перерыв непрерывности. В биологическом смысле это состояние напоминает анабиоз, хотя и не идентично этому понятию». Клиническая смерть является обратимым состоянием и сам по себе факт прекращения дыхания или кровообращения не является доказательством наступления смерти.
Признаки клинической смерти
К ранним признакам биологической смерти относятся:
- Отсутствие реакции глаза на раздражение (надавливание)
- Помутнение роговицы, образование треугольников высыхания (пятен Лярше).
- Появление симптома «кошачьего глаза»: при боковом сдавлении глазного яблока зрачок трансформируется в вертикальную веретенообразную щель.
В дальнейшем обнаруживаются трупные пятна с локализацией в отлогих местах тела, затем возникает трупное окоченение, затем трупное расслабление, трупное разложение. Трупное окоченение и трупное разложение обычно начинаются с мышц лица, верхних конечностей. Время появления и продолжительность этих признаков зависят от исходного фона, температуры и влажности окружающей среды, причины развития необратимых перемен в организме.
К признакам клинической смерти можно отнести:
- Отсутствие дыхания.
- Отсутствие сердцебиения.
- Генерализованная бледность или генерализованный цианоз.
- Отсутствие реакции зрачков на свет
Определение клинической смерти
Продолжительность клинической смерти определяется сроком, в течение которого высшие отделы головного мозга (подкорка и особенно кора) способны сохранить жизнеспособность в условиях аноксии. Характеризуя клиническую смерть, В.А. Неговский говорит о двух сроках.
Первый срок клинической смерти длится всего 5-6 минут. Это то время, в течение которого высшие отделы головного мозга сохраняют свою жизнеспособность при аноксии в условиях нормотермии. Вся мировая практика свидетельствует о том, что при превышении этого срока оживление людей возможно, но в результате наступает декортикация или даже децеребрация.
Но может быть и второй срок клинической смерти, с которым врачам приходится сталкиваться при оказании помощи или в особых условиях. Второй срок клинической смерти может продолжаться десятки минут, и реанимационные мероприятия будут весьма эффективны. Второй срок клинической смерти наблюдается, когда создаются особые условия для замедления процессов дегенерации высших отделов головного мозга при гипоксии или аноксии.
Продолжительность клинической смерти продлевается в условиях гипотермии, при поражениях электрическим током, при утоплении. В условиях клинической практики этого можно достичь путем физических воздействий (гипотермия головы, гипербарическая оксигенация), применением фармакологических веществ, создающих состояния подобное анабиозу, гемосорбции, переливания свежей (не консервированной) донорской крови и некоторых других.
Если реанимационные мероприятия не проводились или оказались безуспешными наступает биологическая или истинная смерть, которая представляет собой необратимое прекращение физиологических процессов в клетках и тканях.
Немедленное применение современных методой сердечно-легочной реанимации (оживления) может предупредить наступление биологической смерти.
Способы проведения искусственной вентиляции легких и непрямого массажа сердца, правила проведения комплекса сердечно-легочной реанимации одним, двумя или тремя спасателями
Особенности проведения сердечно легочной реанимации
Реанимация
Следует различать 2 этапа реанимации.
Первый этап – немедленный, проводимый на месте происшествия (например, на месте дорожно-транспортного происшествия) лицом, оказавшимся в непосредственной близости к пострадавшим.
Второй этап (специализированный) – требует применения медикаментозных средств и соответствующей аппаратуры и может быть осуществлен в условиях специализированной машины скорой помощи, специализированного для этих целей вертолета, в условиях медицинского учреждения, приспособленного для таких целей, как проведение противошоковых мероприятий и реанимации (введение медикаментозных препаратов, вливание крови и кровезаменителей, электрокардиография, дефибрилляция и др. ).
Первый этап может проводить практически любой медицинский работник или лицо, хорошо обученное приемам реанимации.
Второй этап и состоянии осуществить лишь специалист, как правило, это анестезиолог-реаниматолог.
Здесь уместно привести приемы и правила только первого этапа, так как манипуляции второго этапа к травматологии непосредственно не относятся.
Первый этап реанимации включает:
а) восстановление проходимости дыхательных путей;
б) искусственное дыхание;
в) восстановление кровообращения путем наружного массажа сердца.
Проведение реанимационных мероприятий следует начинать максимально быстро. Создаваемое искусственное кровообращение и вентиляция легких обеспечивают лишь минимальный кровоток и минимальную оксигенацию, поэтому необходимо сделать все возможное для быстрейшего подключения специализированной помощи для проведения второго этапа реанимации и интенсивной терапии, для закрепления первоначальных результатов оживлении.
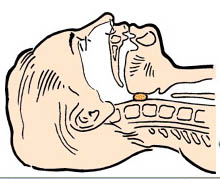
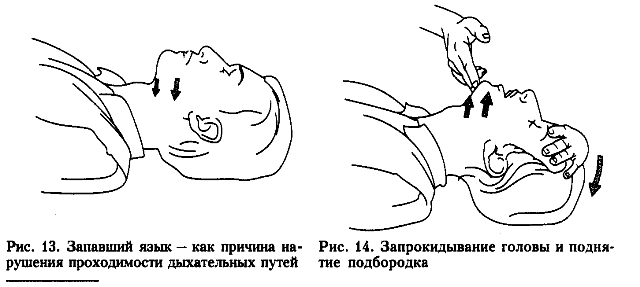
Восстановление проходимости дыхательных путей. Закрытие дыхательных путей может быть обусловлено большей частью рвотными массами, кровью, слизью, от которых больной, находясь в бессознательном состоянии, не может избавиться отхаркиванием или проглатыванием. Кроме того, при отсутствии сознания, когда мышцы расслаблены, при согнутой кпереди шее корень языка может упереться в заднюю стенку глотки. Поэтому, первым делом следует отогнуть голову назад. При этом нижнюю челюсть следует выдвинуть вперед, рот открыть, что приводит к перемещению корня языка от задней стенки глотки. Если язык все же западает, а лишних рук для удержания челюсти в выдвинутом кпереди положении нет, можно проколоть язык булавкой или прошить иглой, вытянуть его изо рта и закрепить нитку или булавку за ухо пострадавшего. При наличии инородного содержимого нужно очистить рот и глотку пальцем, обернутым бинтом, носовым платком и др. Для этого надо повернуть голову и плечи больного (если больной лежит на спине) несколько набок, открыть рот больного, очистить полость рта пальцем (или отсосом, если он есть). При подозрении на повреждение шейного отдела позвоночника отгибать голову кзади не нужно из-за опасности усугубления повреждения спинного мозга. В этом случае ограничиваются фиксацией вытянутого языка или вводят воздуховод.
Искусственное дыхание
Вентиляцию дыхательных путей нужно начинать нагнетанием воздуха через рот. Если через рот продуть воздух в легкие не удается из-за закрытия носоглотки, тогда пытаются вдувать воздух в нос. Вдувая воздух в рот, как указывалось выше, необходимо выдвинуть челюсть пострадавшего кпереди и запрокинуть голову назад. Для предупреждения утечки при этом воя-духа через нос нужно его зажать одной рукой или своей щекой прикрыть носовые ходы. Прямая вентиляция выдыхаемым воздухом по системе рот в рот или рот в нос может быть проведена более гигиенично, если вдувание производить через наложенный па нос и рот больного платок или марлю. Следует произвести глубокий вдох, расположить свои губы плотно вокруг рта больного и сделать резкий выдох. При нагнетании воздуха необходимо следить за тем, приподнимается ли грудная клетка от вдуваемого в легкие воздуха. Далее создают условия для пассивного выдоха: грудная клетка, спадаясь, приведет к выталкиванию порции воздуха из легких. После энергично проведенных 3-5 глубоких вдуваний воздуха в легкие пострадавшего прощупывают пульс на сонной артерии. Если пульс определяется, продолжают раздувать легкие с ритмом 12 дыханий в 1 мин (одно дыхание за 5с).
Для проведения искусственного дыхания через нос рот больного должен быть закрыт в момент вдувания, при выдохе рот нужно открыть для облегчения выхода воздуха из дыхательных путей.
Иногда воздух при вдувании попадает не только в легкие, но и в желудок, что можно определить по вздуванию эпигастральной области, Для удаления воздуха следует прижать область желудка рукой. При этом может вместе с воздухом из желудка в глотку и ротовую полость попасть его содержимое, в таком случае поворачивают голову и плечи пострадавшего в сторону и очищают рот (см. выше),
Искусственное кровообращение (массаж сердца). Диагноз остановки сердца ставят на основании следующих признаков: потеря сознания, остановка дыхания, расширение зрачков, отсутствие пульс; ) на крупных сосудах – сонной, бедренной. Последний признак наиболее достоверно свидетельствует об остановке сердечной деятельности. Пульс следует определять с ближайшей к оказывающему помощь стороны. Для определения пульса на сонной артерии надо пользоваться следующим приемом: указательный и средний палец укладывают на щитовидный хрящ больного, а затем продвигают на боковую поверхность шеи, стараясь пальпировать сосуд плашмя, а не копчиками пальцев.
Восстановить кровообращение при остановке сердца можно с помощью наружного массажа сердца, то есть ритмичным сжатием сердца между грудиной и позвоночным столбом. При сжатии кровь из левого желудочка по сосудам поступает в мозг и сердце. После прекращения давления на грудину она вновь заполняет полости сердца.
Техника наружного массажа сердца
Ладонь одной руки кладут на нижнюю часть грудины, ладонь другой руки кладут сверху на первую. Грудину прижимают по направлению к позвоночному столбу, налегая па руки и массой тела (у детей сдавливание грудины осуществляют только руками). Придавив грудину максимально, нужно на 1/2 с задержать сжатие, после чего быстро снимают давление. Повторять сжатие грудины нужно не реже 1 раза в 1 с, ибо более редкое надавливание не создает достаточного кровотока. У детей частота сжатий грудины должна быть выше – до 100 надавливаний в 1 мин. Б промежутках между надавливаниями руки с грудины снимать не нужно. Об эффективности массажа судят по: а) пульсовым толчкам на сонной артерии в такт массажу; б) сужению зрачков; в) появлению самостоятельных дыхательных движений. Учитывается также изменение окраски кожных покровов.
Сочетание массажа сердца с вентиляцией легких. Наружный массаж сам по себе, без одновременного вдувания воздуха в легкие, не может привести к реанимации. Поэтому оба эти метода оживления должны сочетаться. В том случае, если оживление проводит 1 человек, необходимо через каждые 2 быстрых вдувания воздуха в легкие (по системе рот в рот или рот в нос) производить 30 сдавлений грудины в течение 15 с. Голову больного необходимо запрокинуть, Если же реанимационные мероприятия проводят 2 человека, то один из них производит одно глубокое раздувание легких после каждой пятой компрессии грудной клетки.
Сердечно-легочная реанимация продолжается до возникновения спонтанного пульса; после этого нужно продолжать искусственное дыхание до возникновения спонтанного дыхания.
При перемещении пострадавшего на транспортное средство, переносе на носилках, транспортировке реанимационные мероприятия, если они необходимы, необходимо продолжать в том же режиме: на 2 глубоких интенсивных вдувания воздуха производить 30 сдавлений грудины.
Действия при асфиксии утоплении электротравме
А также после восстановления сердечной деятельности и дыхания у пострадавшего
Утопление – одна из форм асфиксии, развивающаяся в результате закрытия дыхательных путей жидкой средой.
Для утопления совершенно необязательно, чтобы тело или голова погружались в жидкую среду полностью. Наиболее часто процесс утопления происходит очень быстро (в течение 3 – 5 минут).
Прекращение газообмена с воздушной средой возникает в результате:
- попадания жидкости в дыхательные пути (истинное утопление);
- ларингоспазма (асфиксическое утопление);
- рефлекторной остановки сердца («синкопальное» утопление).
Истинное утопление
Наблюдается в 75 – 95% несчастных случаев на воде. При таком виде утопления вода в легкие попадает не сразу, а после непродолжительной задержки дыхания. В результате страха смерти, возникает психическое возбуждение, что приводит к резкому учащению и углублению дыхания, появляются непроизвольные вдохи под водой и вода в большом количестве поступает в легкие. Когда пострадавший окончательно погружается в воду, происходит быстрая потеря сознания и вскоре остановка дыхания. После прекращения дыхания сердечная деятельность продолжается еще несколько минут, благодаря чему утопленники, извлеченные вскоре после погружения из воды, могут быть достаточно быстро оживлены. Пострадавший при истинном утоплении – фиолетово-синего цвета («фиолетово-синяя» смерть), с резко выраженным нарушением ритма дыхания, изо рта и носа выделяется бело-серая или кровянистая пена, вены шеи и конечностей набухшие. Патогенез: при утоплении в пресной воде вода быстро проникает из альвеол в кровь, вызывает гемолиз эритроцитов, увеличение объема циркулирующей крови и другие изменения, приводящие к острой почечной недостаточности. Морская вода, которая по отношению к крови является гиперосмолярной жидкостью, способствует поступлению в альвеолы жидкой части крови. Развивается отек легких, сопровождающийся гиповолемией, сгущением крови и другими изменениями.
Асфиксическое утопление встречается в 5 – 20% случаев. В ответ на первичное попадание воды в верхние дыхательные пути происходит рефлекторный спазм голосовой щели (ларингоспазм) и ложные вдохи, при которых вода не поступает в легкие. Этот тип утопления развивается у людей, у которых перед погружением в воду имеется выраженное торможение ЦНС, например при алкогольном опьянении, черепно-мозговой травме, стрессе, ударе головой при нырянии о воду, у лиц страдающих эпилепсией, с нарушением мозгового кровообращения. Патогенез: при закрытой голосовой щели ложные вдохи приводят к образованию из белков плазмы крови стойкой пушистой пены, заполняющей сначала нижние воздухоносные пути, а затем, после размыкания голосовой щели, выходит в глотку и полость рта. В это время вода в больших количествах может заглатываться в желудок. Пострадавшие при этом виде утопления выглядят синими и из верхних дыхательных путей выделяется белая или слабо-розовая мелкопузырчатая («пушистая») пена. Клиническая смерть при асфиксическом утоплении наступает несколько позже по сравнению с истинным утоплением (через 4 – 6 мин), особенно при низкой температуре воды.
Синкопальное утопление наблюдается в 10 – 15% случаев. Возникает при рефлекторной остановке сердца и дыхания (при эмоциональном стрессе, погружении в холодную воду – «ледяном» шоке, попадании холодной воды в ухо и верхние отделы дыхательных путей). Клиническая смерть наступает быстро и легкие не успевают заполниться водой, из дыхательных путей не выделяется жидкость, кожные покровы резко бледные из-за выраженного спазма периферических сосудов («белые утонув-шие»), зрачки расширены, сердцебиение отсутствует. При утоплении в холодной воде продолжительность клинической смерти до 30 минут.
Первая помощь
При спасении утопающего необходимо подплыть к нему сзади и, схватив за волосы или под мышки, перевернуть его вверх лицом.
Спасатель немедленно, после извлечения головы из воды, проводит искусственную вентиляцию легких методом «изо рта в рот» или «изо рта в нос». Следует отметить, что искусствен-ную вентиляцию известными способами следует начинать как можно скорее – еще на воде, на мелководье. Несколько вдохов на воде и на мелководье могут существенно повысить шансы на успех оживления. Реанимационные мероприятии продолжа-ют и при транспортировке пострадавшего на плав средствах. При истинном утоплении не следует тратить время на осво-бождение всех дыхательных путей от попавшей в них жидко-сти. Достаточно освободить от постороннего содержимого (пе-сок, ил, и т.п.) верхние дыхательные пути и приступать к сер-дечно-легочной реанимации.
Характер нарушений и степень их выраженности зависит от количества воды, попавший в дыхательные пути, а также от ее особенностей (пресная, морская, хлорированная) и загрязнен-ности.
При утоплении в пресной воде, при картине «белой» смерти, необходимо быстро провести туалет полости рта и незамедлительно – искусственную вентиляцию легких и закрытый массаж сердца. Попытки «вылить воду» из легких бессмысленны и связаны с потерей драгоценных секунд.
У утонувшего в морской воде необходимо освободить дыха-тельные пути от воды и пены с помощью марли или носового платка. С целью удаления жидкости из воздухоносных путей необходимо положить утопленника животом вниз на бедро спасателя и опустить его голову и резкими толчками давят ла-донями на поддиафрагмальную область. Этот прием позволяет изменить положение диафрагмы, благодаря чему вода «вытал-кивается» из дыхательных путей наружу. Затем утопленника осторожно снять с бедра, перевернуть и незамедлительно начать искусственную вентиляцию и наружный массаж сердца.
Необходимо помнить, что имеется опасность преждевременного прекращения искусственной вентиляции легких у тех, кого удалось оживить после утопления. Появление у них само-стоятельного дыхания еще не означает, что восстановлен нор-мальный газообмен в легких, особенно в условиях развития их отека.
При истинном и асфиксическом механизмах утопления время в течение которого можно провести оживление, составляет 3 – 6 мин., при синкопальном – 10-12 мин. Если пострадавший пришел в сознание, следует принять меры, чтобы согреть и успокоить его, снять мокрую одежду, интенсивно обтереть его (массаж), переодеть в сухое белье, укутать. Дать крепкий горячий чай или кофе, алкоголь 50 г или 25-30 капель валерианы, кордеамин или кофеин. Все оживленные после утопления подлежат дальнейшему стационарному лечению, как бы мало времени они не находились под водой.
Широкое применение электричества ведет к увеличению несчастных случаев, вызванных электротоком – электротравм, которые составляют 2 – 2,5% производственного травматизма, из них 25% заканчиваются смертью пострадавшего. Иногда причиной электротравмы является бытовое или атмосферное электричество.
Механизм действия электротока на организм зависит не только от физических показателей (напряжение, частота, сила) электрического тока, но и от длительности его воздействия на организм, условий, в которых происходит контакт с электричеством, от локализации этого контакта и от индивидуальных особенностей организма пострадавшего. Известно, что сырой бетон, мокрый пол, потливость тела, влага в помещении и др. увеличивают опасность прохождения и воздействие тока на организм.
Особенностями поражений электротоком являются:
1. Развитие нарушений по всему пути прохождения тока в организме пострадавшего.
2. Появление ожога, механических повреждений.
3. Поражение человека на расстоянии.
Действие тока
Поражение электротоком выше 50 В вызывает тепловой и электролитический эффект.
Все патологические нарушения, связанные с электротравмой, можно объяснить:
- Непосредственным воздействием электротока при прохождении через организм;
- Побочными явлениями, вызываемыми при прохождении тока в окружающей среде (вне организма);
При прохождении тока через пострадавшего могут возникнуть осложнения, опасные для его жизни:
- фибрилляция (некоординированные сокращения миокарда) желудочков сердца с последующей его остановкой;
- остановка дыхания и (или) сердечной деятельности (при прохождении тока через голову и сердце);
- асфиксия вследствие длительного спазма дыхательных мышц (диафрагмы, сжимателей голосовой щели) с последующей остановкой дыхания и сердечной деятельности.
Под влиянием тепла, а также химического воздействия электротока, возникают ожоги, т.н. «знаки тока» у места его входа и выхода.
Механическое воздействие тока заключается в разрывах, расслоении тканей.
Побочные явления, сопровождающие электроток, такие как тепло, свет, звук могут вызвать своеобразные изменения в организме – ослепление и ожоги вольтовой дугой, повреждение органов слуха и др.
Действие атмосферного электричества (молнии), представляющего собой ток высокой частоты с напряжением в миллионы вольт и силой тока в несколько тысяч ампер, оказывается не всегда смертельным. Поражение молнией может быть непосредственным или же опосредованным, когда человек поражается через телефонную или радиосвязь.
Особой разновидностью электротравмы является поражение от так называемого шагового электричества. Шаговое напряжение возникает при падении на землю высоковольтного провода, заземлении неисправного электрооборудования, при разряде молнии на землю. При этом ноги человека касаются двух точек земли, имеющих различные электрические потенциалы. Считается опасным входить на расстояние 10 м в зону упавшего провода высоковольтной сети. При этом, чем шире шаг, тем значительнее разность потенциалов, и тем под большее напряжение попадает человек.
При электротравме может возникнуть состояние мнимой смерти, которое характеризуется резким нарушением и ослаблением функций жизненно важных органов и почти полным отсутствием признаков жизни у пострадавшего.
Прохождение электрического тока через организм приводит к механическим, термическим повреждениям, вызывает химические изменения в тканях (ионизация, электролиз) и другие реакции. Эти повреждения тканей организма наблюдается по всему пути прохождения тока. Различают местные и общие симптомы электротравмы.
Местные симптомы заключаются в следующем. Под влиянием теплоты, а также ионизации, элетролиза у мест входа и выхода тока возникают характерные изменения тканей, сходные с термическими ожогами. В этих «знаках тока» на коже образуются желтовато-бурые или белесоватые пятна с валикообразной инфильтрацией краев и вдавлением в центре. Иногда эти пятна плотные на ощупь, приподняты над поверхностью кожи, часто представляют собой обычный струп. «Знаки тока» малоболезненны и не сопровождаются сосудистыми реакциями. В более тяжелых случаях пораженные участки тела обугливаются, иногда имеют вид препарированных участков. Кости в таких случаях плавятся
Общие симптомы зависят от действия электрического тока на ЦНС, сердечно-сосудистую и дыхательную системы. При легких поражениях отмечаются сильные судорожные сокращения скелетной мускулатуры, боль в груди, головная боль, общая слабость, быстрая утомляемость, снижение памяти, слуха, зрения, обоняния, одышка, превышение количества лейкоцитов. Часто эти нарушения развиваются не сразу, а спустя некоторое время. В тяжелых случаях, помимо указанных симптомов, у пострадавших возможны помрачение или потеря сознания, моторные возбуждения, ретроградная амнезия, повышенная раздражительность, светобоязнь, чувство страха, появление патологических рефлексов, замедление пульса, аритмия, отек легких, энтерит, расширение границ сердца, развитие острой почечной недостаточности. В более тяжелых случаях вследствие действия электротока на блуждающие нервы и их центры останавливается сердечная деятельность. При непосредственном действии электрического тока на дыхательный центр и дыхательную мускулатуру возможны остановка дыхания и удушье. Существенное значение имеет то, через какие органы проходит ток, что ориентировочно можно представить, мысленно соединив места входа и выхода тока. Особенно опасно прохождение тока через сердце, головной мозг. Действие электротока на мозг вызывает потерю сознания. Электроток может вызвать также гиперемию и кровоизлияние во внутренних органах, разрывы и скручивание мышечных волокон, глубокие изменения стенок сосудов, отек, кровоизлияние в сердечную мышцу.
При воздействии электрического тока высокого напряжения возникают глубокие поражения тканей, ожоги. Они имеют ряд отличительных признаков: глубокое повреждение тканей, отсутствие пузырей на коже; реже развиваются нагноения; заживление протекает с образованием мягких рубцов.
При поражении молнией на теле пострадавшего возникает древовидный рисунок синюшного цвета из-за паралича подкожных сосудов.
Выделяют несколько вариантов реакции на электротравму в виде судорожного сокращения мышц:
- без потери сознания;
- с потерей сознания;
- с потерей сознания, нарушением ритма дыхания и сердечной деятельности;
- с потерей сознания и остановкой дыхания и сердечной деятельности.
Первая помощь пострадавшему от электротравмы заключается в освобождении его от контакта с электрическим током: отключают источник электропитания, а если это невозможно, то обрывают или отбрасывают провод деревянной сухой палкой. Если оказывающий помощь одет в резиновые сапоги и резиновые перчатки, то можно оттащить пострадавшего от электро- провода руками. При остановке дыхания и сердечной деятельности проводят реанимационные мероприятия. На электроожоговую рану накладывают асептическую повязку.
Клиническая смерть при электротравмах имеет две особенности: первая заключается в том, что период клинической смерти длится 8 – 10 мин; вторая – развитие тяжелых осложнений что связано с аноксией (при отсутствии своевременной помощи).
Понятие о реанимации
Терминальные состояния, определение признаков клинической и биологической смерти. Определение объёма и последовательности реанимационных мероприятий
Для нормальной жизнедеятельности организма необходима постоянная доставка кислорода к клеткам, осуществляемая одновременной и неразрывной работой органов дыхания и кровообращения; поэтому остановка дыхания и (или) кровообращения приводит к быстро нарастающему кислородному голоданию тканей всего организма, в конечном счете, к биологической (окончательной) смерти организма. Однако, чаще всего, остановке дыхания и кровообращения предшествует «подготовительный» период – так называемыетерминальные состояния. При этих состояниях в организме происходят столь тяжёлые острые нарушения функций жизненно важных органов и систем, при которых организм сам не в состоянии справится с возникшими нарушениями. Терминальные состояния включают преагональный период и агонию, а также (после остановки дыхания и кровообращения) – клиническую смерть.
Преагонольный период – начальный этап умирания, при котором происходят тяжёлые нарушения функций всех жизненно важных систем организма.
Нарушения функций центральной нервной системы проявляются различной степенью расстройствами сознания больного или пострадавшего от лёгкой заторможенности до глубокой комы – и могут сопровождаться двигательным и психическим возбуждением, судорогами.
Нарушения дыхания в этот период носят различный характер. Дыхание может быть частым поверхностным или редким. Может быть неритмичным. В любом случае эти нарушения дыхания сопровождаются тяжёлым кислородным голоданием тканей, одним из признаков которого является изменение цвета кожных покровов, которые могут быть бледными, синими, серыми и иметь другие оттенки.
Нарушения кровообращения характеризуются падением артериального давления, резким учащением пульса (становится нитевидным), тяжёлым нарушением тканевого кровообращения (положительный симптом ногтевого ложа), резким изменением цвета кожных покровов и видимых слизистых оболочек.
Преагональное состояние, развиваясь, заканчивается глубокой комой, при которой артериальное давление падает до нуля, пульс резко учащается и становится нитевидным, дыхание неравномерное поверхностное, затрудненное, кожные покровы бледные, холодный липкий пот. При дальнейшем углублении комы зрачки расширяются, реакция их на свет исчезает. В конце преагонального периода иногда наблюдается терминальная пауза – кратковременная остановка дыхания при сохранении ослабленной сердечной деятельности. В дальнейшем дыхание возобновляется, и пострадавший переходит в состояние агонии.
Агония
В этой стадии терминального состояния пульс и артериальное давление не определяются; реакция зрачков на свет отсутствует. Дыхание низкой амплитуды или судорожное, иногда с участием скелетных мышц.
Смерть не наступает непосредственно в момент прекращения дыхания и (или) кровообращения, и между этим моментом и собственно смертью (биологической) существует ещё одно «своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью» (В. А. Неговский). Такое состояние называется клинической смертью. В этот период, наступающий немедленно после остановки дыхания и сердца, полностью исчезают все проявления жизнедеятельности, но необратимые повреждения клеток, прежде всего ЦНС, пока еще отсутствуют.
Длительность периода клинической смерти ограничивается устойчивостью к глубокому кислородному голоданию и дефициту питательных веществ именно клеток коры головного мозга. Разрушение их начинается с первых минут умирания, однако еще и через 5—6 минут (а иногда и в более поздние сроки) изменения в большей части клеток еще обратимы. Следует запомнить, что длительность периода клинической смерти при нормальной температуре пострадавшего, оставляющая надежду на полное или почти полное восстановление функции головного мозга, не превышает 5—7 минут.
В состоянии клинической смерти дыхание и сердечная деятельность у пострадавшего отсутствуют, зрачки расширены (но при проведении эффективной сердечно – лёгочной реанимации, как правило, отмечается их сужение), кожные покровы холодные, бледные, рефлексов нет. В этот короткий период еще возможно восстановление жизненных функций при помощи реанимации. В более поздние сроки наступают необратимые изменения в тканях, и клиническая смерть переходит в смерть биологическую, истинную.
Биологическая смерть — необратимое прекращение физиологических процессов в клетках и тканях организма (умирание), при которых реанимационные мероприятия становятся безуспешными.
Констатировать биологическую смерть можно на основании следующих признаков:
- наличие симптома «кошачий глаз», когда при боковом сдавливании глазного яблока зрачок трансформируется в вертикальную веретенообразную щель (появляется этот симптом через 15 минут после наступления смерти);
- помутнение и высыхание роговицы глаза;
- появление трупных пятен чаще в отлогих местах;
- трупное окоченение (возникает через 2—4 часа после смерти).
Реанимация – в широком понимании это совокупность методов лечения терминальных состояний.
Сердечно – лёгочная реанимация (СЛР) – это последовательность действий (обеспечение проходимости дыхательных путей, искусственное дыхание и непрямой массаж сердца), направленные на поддержание дыхания и кровообращения при их остановке и, в итоге, на их полное восстановление.
Простейшие методы сердечно-легочной реанимации применимы в любой обстановке, не требуют специальной аппаратуры и практически доступны даже лицам, не имеющим медицинского образования.
Сердечно-легочная реанимация включает следующие действия:
- восстановление проходимости дыхательных путей;
- создание адекватной вентиляции легких;
- поддержание кровообращения путем наружного массажа сердца.
Конечной целью СЛР является восстановление самостоятельного кровообращения и дыхания.
Как бы то ни было, мероприятия по оживлению необходимо начинать по возможности немедленно при возникновении критической ситуации. По мере увеличения времени неоказания помощи процент успешных результатов падает с 80—90 (сердечно – лёгочная реанимация начата немедленно) до 10—20 (сердечно – лёгочная реанимация начата через 5 минут после остановки кровообращения). Необходимо помнить – фактор времени имеет решающее значение в достижении положительного результата сердечно – лёгочной реанимации. Это требует максимально быстрой и достоверной диагностики остановки кровообращения, моментального принятия правильного решения относительно особенностей проведения СЛР в конкретной обстановке, правильной расстановки и распределения обязанностей среди лиц выполняющих реанимационные мероприятия.
Без свободной проходимости дыхательных путей реанимация будет неэффективной.
Ниже представлены наиболее часто встречающиеся причины нарушения проходимости верхних дыхательных путей (носовой и ротовой полостей, гортани, трахеи):
– переломы лицевого скелета, которые приводят к закрытию носовых проходов, а переломы основания черепа затёку крови в дыхательные пути;
– западение языка у лиц в бессознательном состоянии (ослабление мышечного тонуса приводит к тому, что челюсть отвисает и тянет за собой язык, который своим основанием закрывает вход в гортань);
Инородное тело верхних дыхательных путей.
Затёк крови в верхние дыхательные пути.
- инородные тела;
- аспирация крови и рвотных масс довольно часто встречается при черепно-мозговой травме).
Признаки полной непроходимости дыхательных путей:
- не определяется поток воздуха изо рта и носа, и нет дыхательного шума;
- при вдохе наблюдается западение межрёберных промежутков надключичных и подключичных пространств грудной клетки и мышц шеи.
Признаки частичной непроходимости дыхательных путей:
– шумное затруднённое дыхание, западение межреберных промежутков и надключичной области при дыхании.
Для освобождения дыхательных путей от инородных тел голову пострадавшего следует слегка отвести назад (максимальное отведение головы может привести к сужению дыхательных путей), выдвинуть нижнюю челюсть, очистить рот и глотку салфеткой или носовым платком, обёрнутые вокруг пальца.
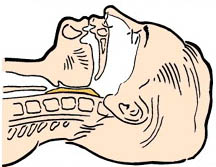
Оптимальные условия для обеспечения проходимости верхних дыхательных путей создаются при одновременном запрокидывании головы, предельном выдвижении нижней челюсти и раскрытии рта больного (тройной приём Сафара).
Запрокидывание головы и поднятие подбородка
Однако при повреждении шейного отдела позвоночника этот приём не применяют (нельзя запрокидывать голову). В таких случаях ограничиваются предельным выдвижением нижней челюсти с открыванием рта и фиксацией шейного отдела позвоночника (шиной Шанца) или применяют воздуховод. Экстренное восстановление проходимости верхних дыхательных путей производят так:
- больного укладывают горизонтально на спину;
- голову разгибают (для этого оказывающий помощь спасатель подкладывает одну руку под шею, другую помещает на лоб пострадавшего); удаляют имеющиеся инородные тела, после чего делают пробный вдох методом «рот в рот»;
в случае неэффективности пробного вдоха дополнительно применяют максимальное выдвижение нижней челюсти вперёд и вверх. Для этого либо поднимают подбородок одной рукой, помещая 1й палец в рот больного, либо захватывают нижнюю челюсть двумя руками у основания; зубы нижней челюсти должны располагаться впереди линии зубов верхней челюсти. Затем в целях немедленного обеспечения лёгких пострадавшего воздухом следует приступить к искусственному дыханию.
Методы искусственного дыхания
Если пострадавший не дышит или дышит неадекватно (меньше 10 и больше 30 дыхательных движений в минуту) и имеет синюшную окраску кожного покрова, необходимо взять дыхание под свой контроль. Для обеспечения вашей безопасности следует использовать маску или другие простейшие приспособления для защиты спасателя (такой клапан вы можете найти в автомобильной аптечке). В крайнем случае, используйте салфетку или носовой платок или целлофановый пакет, проделав в нём небольшое сквозное отверстие, которое накладывают на рот пострадавшему и через него вдувают воздух.
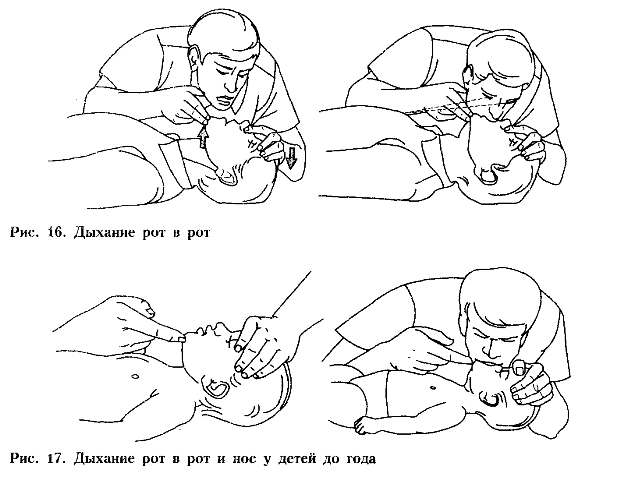
В экстренных случаях искусственную вентиляцию легких (ИВЛ) осуществляют методами «изо рта в рот» или «изо рта в нос». Необходимое условие для их выполнения – строгое соблюдение герметичности при прохождении воздуха и должны быть свободно проходимы дыхательные пути
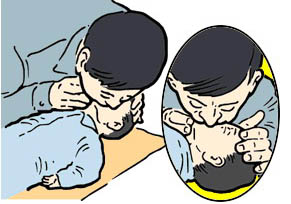
Метод изо рта в рот
Пострадавшего укладывают на твердую поверхность. Оказывающий помощь спасатель одну руку подкладывает под шею, другую кладёт на лоб пострадавшего и запрокидывает ему голову.
Таким образом, создаются условия для свободного поступления воздуха в дыхательные пути. Пальцами, расположенными на лбу, закрывают нос, чтобы не было утечки воздуха. Оказывающий помощь плотно охватывает своим ртом рот пострадавшего и производит активный выдох в его легкие, одновременно контролируя экскурсию грудной клетки.
Затем следит за состоявшимся пассивным выдохом больного. При проведении ИВЛ необходимо все время наблюдать за экскурсиями грудной клетки: при вдохе грудная клетка должна расширяться, при выдохе — сжиматься. При хороших экскурсиях для достижения эффекта достаточно 16 раздуваний легких в минуту. В процессе ИВЛ воздух может попадать в желудок, что мешает полноценному раздуванию легких и способствует попаданию содержимого желудка в дыхательные пути. Для удаления воздуха из желудка следует во время выдоха осторожно надавливать ладонью на область левого подреберья. Во избежание аспирации содержимого желудка голову пострадавшего нужно повернуть набок.
Метод изо рта в нос
Этот вид ИВЛ показан в тех случаях, когда не удается разжать челюсти пострадавшего или имеются повреждения полости рта. Он проще, чем вышеописанный. При этом способе рукой, находящейся на лбу пациента, запрокидывают голову назад, а другой, подтягивая за подбородок, выдвигают нижнюю челюсть вперед. Пальцы этой руки служат для поддержания головы в разогнутом положении и приведения нижней челюсти к верхней. Их надо располагать только на костной части нижней челюсти, чтобы избежать давления на мягкие диафрагмы рта и, соответственно, закрытия входа в гортань сдвинутым языком. Рот пострадавшего следует максимально закрыть. Спасатель ртом охватывают нос пострадавшего и вдувают в него «свой» воздух. В процессе ИВЛ наблюдают за экскурсиями грудной клетки.
Для проведения ИВЛ целесообразно использовать S-образные трубки (воздуховод). Воздуховод отодвигает корень языка вперед, обеспечивая свободный доступ воздуха к дыхательным путям. Необходимо помнить, что введение воздуховода не гарантирует проходимости дыхательных путей, поэтому всегда требуется разгибание головы. В реанимационном наборе необходимо иметь воздуховоды разных размеров. Воздуховод вводят в рот пострадавшего выпуклой поверхностью, скользя по языку, заводят за корень и одновременно делают поворот на 180 градусов для предотвращения западения последнего и обеспечения проходимости дыхательных путей. Щиток — ограничитель прижимается к губам пострадавшего, создавая герметичность ротовой полости, необходимую в момент вдувания воздуха. При этом нос пострадавшего следует зажать пальцами.
Искусственное дыхание может быть произведено мешком «Амбу». Маска плотно фиксируется левой рукой к нижней челюсти пострадавшего. Мешок сжимается правой рукой с опорой на собственную грудь или бок с частотой 20 раз в мин (1 раз/3 сек). Критерием правильности проведения ИВЛ будут движения грудной клетки, исчезновение синевы кожных покровов и слизистых оболочек пострадавшего, сужение зрачков (если они расширялись), появление самостоятельного дыхания. Если, несмотря ни на что, вы всё – таки не достигаете цели, у пострадавшего, скорее всего, заблокированы дыхательные пути.
Дыхание методом “рот в рот”.
Дыхание одновременно через нос и рот у детей до года
Наружный массаж сердца
Является наиболее простым и оперативным способом экстренного искусственного поддержания кровообращения. К наружному (закрытому) массажу сердца следует приступать немедленно, как только поставлен диагноз острой остановки кровообращения, без выяснения ее причин и механизмов. Поэтому массаж сердца должен немедленно начинать тот, кто первым оказался вблизи умирающего и зафиксировал остановку кровообращения.
Заключается он в ритмичном сдавливании сердца между передней стенкой грудной клетки и позвоночником.
Сердце занимает большую часть пространства между грудиной и позвоночником в нижней части грудной клетки. В момент сдавливания кровь из правого желудочка поступает по легочным сосудам в легкие, а из левого желудочка в аорту и к головному мозгу. По мере прекращения сдавливания полости сердца наполняются кровью за счёт эластичности грудной клетки.
Сжатие сердца при выполнении наружного массажа между грудиной и позвоночником
Следует соблюдать следующие правила наружного массажа сердца:
- Поражённый должен лежать на твердой поверхности, иначе давление на грудину приведет к смещению всего тела, сердце останется не сдавленным и кровь не попадет в сосуды.
- Поражённый должен находиться на уровне колен делающего реанимацию спасателя (осевая линия, проходящая по плечевым суставам поражённого должна проходить через продольную середину туловища спасателя). Плечи реанимирующего располагаются параллельно грудине больного. Следует оказывать давление на грудную клетку прямыми руками, за счет усилия спины, руки располагают перпендикулярно поверхности грудной клетки. Это увеличивает усилия реанимирующего в целом, сохраняет его силы, позволяет использовать тяжесть собственного тела.
- Точка приложения давления должна соответствовать проекции желудочков сердца на переднюю стенку грудной клетки. Такой областью является нижняя треть грудины (на два поперечных пальца выше мечевидного отростка).
- Сдавливание грудины производят прилегающей к запястью частью ладони, положив одну ладонь на другую. Пальцы обеих рук следует при этом приподнять. Это позволяет сконцентрировать усилие в ограниченной области и избежать переломов ребер. У детей массаж проводят одной рукой, а у новорождённых кончиками двух пальцев (ребенка можно положить на ладонь другой руки).
- Сила давления на грудину должна быть достаточной для полноценного опорожнения полостей желудочков от крови. Грудину смещают по направлению к позвоночнику на 4—5 см. у взрослых, на 2—4 см. у детей и 1—2 см. у новорожденных. 50% времени цикла затрачивают на компрессию грудной клетки, 50%—на заполнение сердца кровью. Частота сдавливания грудной клетки для взрослых составляет 60—80 раз в минуту, для детей и младенцев — 100—120 раз.
Для проведения наружного массажа сердца поражённого укладывают на спину.
Оказывающий помощь спасатель становится сбоку (с любой стороны) от пострадавшего, который должен находится на уровне колен и нащупывает грудину. Руки располагает на 2 см выше мечевидного отростка: одну кисть — перпендикулярно к грудине, другую — сверху параллельно грудине. Выпрямленные в локтевых суставах руки массирующего располагаются таким образом, чтобы давление производилось всей тяжестью плечевого пояса на запястье. Реаниматор толчками нажимает на грудину по направлению к позвоночнику. После каждого толчка быстро расслабляют руки, не отрывая их от грудины. Таких движений должно быть не менее 60 в 1 минуту, продолжительность одной компрессии грудной клетки — 0,5 с, интервал между отдельными компрессиями — 0,5—1 с. пальцы остаются приподнятыми, руки полностью выпрямлены в локтевых суставах.
Наружный массаж сердца необходимо сочетать с искусственной вентиляцией легких. Эти реанимационные мероприятия целесообразно проводить вдвоем: один проводит массаж сердца, а другой — искусственное дыхание. Делают одно раздувание легких, а затем 5 массажных движений. Проводящий искусственное дыхание спасатель контролирует его эффективность, определяет пульсацию на крупных сосудах и следит за размерами зрачков. Через каждые 2—3 минуты на несколько секунд прекращают массаж и прослушивают сердцебиение. При восстановлении сердечной деятельности, появлении пульсации на сонных артериях и сужении зрачков массаж сердца прекращают. ИВЛ продолжают до появления самостоятельного дыхания. В тех случаях, когда помощь оказывает один спасатель, он должен сначала сделать два вдоха в лёгкие пострадавшему, а затем 30 надавливаний на грудную клетку. Далее в том же режиме, продолжая сердечно – лёгочную реанимацию он контролирует её эффективность и продолжительность.
К р и т е р и я м и эффективности наружного массажа сердца следует считать:
- изменение цвета кожных покровов, они становятся менее бледными, серыми, исчезает синева;
- сужение зрачков, если они были расширены, с появлением реакции зрачков на свет;
- по ходу проведения массажа сердца его эффективность контролируется помещением двух пальцев на область проекции сонных артерий, при этом в момент сжатия сердца должна ощущаться пульсация сонной артерий.
- появление пульсации на сонных артериях после кратковременного (не более 3—5 секунд) прекращения массажа;
- определение артериального давления на уровне 60—70мм рт. ст. при измерении на плече;
- иногда — появление самостоятельных дыхательных движений.
Изложенный выше материал больше отражает теорию и технику проведения сердечно – лёгочной реанимации. Спасателю важно знать весь алгоритм действий при её выполнении на практике.
Обнаружив поражённого и убедившись, что подход к нему не опасен, а поражающий фактор устранён (электрический ток, газ, ядовитый дым и т.д.), спасатель должен:
- определить наличие или отсутствие сознания. С этой целью обращаются к поражённому с вопросом: “как себя чувствуете” или “что с вами” и т.п. Если ответа нет, выполняют болевую пробу, прижимая двумя пальцами трапецивидную мышцу. При отсутствии, на этот раз, какой – либо ответной реакции убеждаются в отсутствии у поражённого сознания;
- далее следует быстро занять правильное положение около поражённого;
- выполнить необходимые мероприятия по восстановлению проходимости верхних дыхательных путей;
- определить наличие или отсутствие дыхания (выполнить приём “вижу – слышу – чувствую”: спасатель наклоняет свою голову к дыхательным путям пациента, смотрит экскурсию грудной клетки, слушает дыхательные шумы, ощущает ухом и щекой поток воздуха);
- при отсутствии самостоятельного дыхания выполнить два инициальных вдоха под контролем подъёма грудной клетки;
- определить наличие пульса на общей сонной артерии, у детей можно на плечевой;
- при отсутствии пульса, предварительно выполнив ещё два вдоха, приступают к непрямому массажу сердца с соблюдением всех правил;
- в зависимости от количества реанимирующих спасателей выбрать правильное чередование искусственной вентиляции лёгких и непрямого массажа сердца ( 2 вдоха и 30 надавливаний при одном реанимирующем спасателе)
- через каждые 1 – 2 минуты выполнять контроль пульса на общей сонной артерии.
Если через 30—40 минут от начала реанимации сердечная деятельность не восстанавливается, зрачки остаются широкими, без реакции на свет, массаж сердца и ИВЛ следует прекратить, т. к. в организме уже наступили необратимые изменения. При появлении явных признаков смерти (симптом «кошачий глаз») реанимация может быть прекращена раньше.
Выполнение сердечно – лёгочной реанимации двумя спасателями
В случаях неэффективности сердечных сокращений (отсутствие сознания, отсутствие отчётливой пульсации на сонных артериях, изменение цвета кожных покровов характерные для тяжёлого состояния), не следует ждать полной остановки сердца или же самостоятельного восстановления адекватной сердечной деятельности, а следует начинать наружный массаж сердца.
Следует подчеркнуть, что сроки прекращения реанимационных мероприятий зависят от причины скоропостижной смерти, длительности полной остановки кровообращения и дыхания, а также эффективности реанимационного пособия. С появлением отчетливой пульсации на артериях массаж сердца прекращают, а продолжают только ИВЛ до восстановления спонтанного, адекватного дыхания.
Неэффективность закрытого массажа сердца обусловлена рядом ошибок, нередко встречающихся при выполнении приемов сердечно-легочной реанимации:
1) проведение массажа сердца больному, который лежит на мягкой, пружинящей поверхности;
2) неправильное расположение рук реаниматора, что приводит к перелому ребер или неэффективному массажу;
3) слишком малая или чрезмерная сила нажатия на грудину; в первом случае массаж будет неэффективен, во втором — возможна травма грудной клетки (перелом грудины и ребер) и ее органов;
4) длительный, более 5 — 10′ с, перерыв в массаже, который способствует постепенному нарастанию кислородного голодания мозга и миокарда и уменьшает возможность достижения окончательного успеха реанимации;
5) проведение массажа без искусственной вентиляции лёгких. В этом случае массаж бесполезен, так как кровь не насыщается кислородом.
Утопление – одна из форм асфиксии, развивающаяся в результате закрытия дыхательных путей жидкой средой. Различают истинное утопление (“синие утопленники”) и “сухое” асфиксическое утопление (“белые утопленники”).
При истинном утоплении происходит аспирация (вдыхание) в дыхательные пути большого количества воды. Умирание наступает постепенно, и при этом различают 3 стадии.
1-я стадия – начальная. Пострадавший способен задерживать дыхание, неадекватен. Дыхание шумное, с приступами кашля, наблюдается синюшность лица, рвота, урежение пульса и снижение АД.
2-я стадия – агональная. Сознание отсутствует. Самостоятельного дыхания нет, но сердечная деятельность еще не прекратилась: синюшность лица, розовая пена изо рта, кожные покровы холодные.
3-я стадия – клиническая смерть.
Для утопления совершенно необязательно, чтобы тело или голова погружались в жидкую среду полностью. Наиболее часто процесс утопления происходит очень быстро (в течение 3 – 5 минут).
Прекращение газообмена с воздушной средой возникает в результате:
- – попадания жидкости в дыхательные пути (истинное утопление);
- – ларингоспазма (асфиксическое утопление);
- – рефлекторной остановки сердца («синкопальное» утопление).
Асфиксия
Асфиксия в результате нарушений внешнего дыхания встречается наиболее часто. Причиной А. могут быть механические препятствия доступу воздуха в дыхательные пути при сдавлении их извне (напр., удушение) или значительном их сужении. Последнее может быть вызвано воспалительным процессом (напр., дифтерия), отеком гортани, западением языка (при ранениях нижней челюсти; во время наркоза и при других бессознательных состояниях), опухолью, спазмом голосовой щели или мелких бронхов (напр., при бронхиальной астме). Часто причиной А. может стать закрытие просвета дыхательных путей в результате аспирации пищевых и рвотных масс, крови, воды (при утоплении), попадания различных инородных тел и т. п.. Ранения и закрытые повреждения грудной клетки, нарушающие ее дыхательные экскурсии, а также спадение легких при попадании значительных количеств воздуха в плевральные полости (пневмоторакс) или скопление в них жидкости (экссудативный плеврит, гемоторакс) также могут приводить к А.
Асфиксия от недостатка кислорода во вдыхаемом воздухе может наблюдаться при высотной болезни (см.), в специфических производственных условиях, связанных с дыханием в замкнутых системах с принудительной подачей газовой смеси в тех случаях, когда нарушается подача кислорода и поглощение углекислого газа; А. возникает при пребывании в изолированном замкнутом пространстве, когда происходит постепенное падение содержания кислорода в воздухе и прогрессирующее нарастание концентрации углекислого газа. Характерные для А. расстройства жизнедеятельности развиваются в таких случаях вначале на фоне нормальной или даже увеличенной легочной вентиляции. В дальнейшем деятельность дыхательного центра нарушается, объем вентиляции падает, и А. приобретает обычное течение.
Асфиксия в результате поражения нервной системы также обусловлена расстройствами вентиляции. Сюда относятся случаи параличей дыхательной мускулатуры, возникающих в результате нарушений проводимости нервно-мышечных синапсов (отравление курареподобными средствами, действие бактериальных токсинов, отравляющих веществ), параличи дыхательных нервов (множественные невриты) или распространенное поражение мотонейронов спинного мозга в шейных и грудных сегментах при травмах, полиомиелите и других инфекционных и неинфекционных заболеваниях.
А. может возникнуть также при длительных спастических состояниях, напр, при столбняке, отравлении стрихнином и другими ядами, вызывающими судороги.
Одной из частых причин А. являются грубые расстройства деятельности дыхательного центра, возникающие в результате его органических поражений различного характера, а также при интоксикациях, передозировке снотворных и наркотических средств и при гипоксии бульбарных структур, сопровождающейся энергетическим истощением нейронов дыхательного центра и ослаблением или полным прекращением их функции.
Нарушения внешнего дыхания, приводящие к А., могут иметь рефлекторную природу. Это наблюдается при раздражении рецепторов трахеи и бронхов различными газо-и парообразными хим. соединениями, дымом, частицами пыли, патологическим процессом (воспаление, опухоль), локализованным в легочной ткани или дыхательных путях. Возникающие при этом рефлекторные влияния на дыхательный центр дезорганизуют акт дыхания. А. возникает и в тех случаях, когда дыхательные экскурсии вызывают стойкое болевое ощущение (при переломах ребер, патологических процессах в плевральной полости, межреберной невралгии).
Асфиксия в результате нарушения транспорта кислорода возникает при острых кровопотерях и других случаях острой недостаточности кровообращения, при затруднении оттока венозной крови из полости черепа (застойная А.), при отравлении «кровяными ядами» (окись углерода, метгемоглобинообразователи). В эксперименте эта форма А. возникает при перевязке обеих сонных и позвоночных артерий (так наз. острая ишемическая А.).
Асфиксия в результате расстройства внутритканевого дыхания характеризуется нарушением утилизации кислорода тканями. Эти расстройства могут быть различными; напр., цианистые соединения, сероводород парализуют цитохромоксидазу, препятствуя окислению редуцированного цитохрома, и тем самым вызывают в мозге и других тканях тканевую гипоксию, к-рая приводит к тканевой А. Некоторые бактерийные токсины и вирусы также вызывают А., блокируя различные звенья окислительных процессов в тканях. Для тканевой А. характерно нормальное содержание кислорода в крови.
Таким образом, очевидно, что А. может возникать на определенной стадии любой формы гипоксии, если последняя приводит к тяжелым расстройствам газообмена и накоплению углекислого газа в организме.